프롤로그: 신입 레지던트의 첫 24시간
서울 한 종합병원, 내과 입원 병동. 3월 1일 오전 7시.
신입 레지던트 1년차 김선재가 첫 출근을 한다. 그는 수련 의사로서 — 7개의 다른 환경에서 각기 다른 방식으로 일해야 한다.
- 내과 외래에서는 7분 진료 안에 KCD 코드와 약물 처방까지
- 내과 병동 회진에서는 시니어와의 케이스 토론과 진료 기록 작성
- 응급실 콜에서는 15분 내 환자 평가와 치료 계획
- 심혈관 ICU에서는 vitals 변화 5분 단위 모니터링
- 영상의학과 회의에서는 MDT(다학제 진료) 참여
- 외래 협진에서는 타과 의뢰서 작성
- 야간 당직에서는 모든 응급 콜에 1차 대응
각각의 환경은 — 완전히 다른 프로토콜·완전히 다른 어조·완전히 다른 escalation 체인을 가진다. 첫 한 달 동안 김선재는 — 시니어 의사 면담 + 진료과 매뉴얼 + 실제 사례 관찰을 통해 — 이 모든 암묵지를 흡수한다.
그가 한 달 후 환자 앞에 단독으로 섰을 때 — 그는 "우리 병원답게" 일할 수 있는 의사가 된다.
자, 이제 AI가 똑같이 일할 수 있다고 상상해 보자.
Claude for Healthcare를 처음 설치한다. 그가 묻는다 — "어떤 병원·진료과세요?", "표준 진료 프로토콜을 보여주실 수 있나요?", "환자 응대 어조는?", "위험은 어떻게 분류하시죠?", "누구한테 무슨 사안을 escalate하시나요?", "IRB는 어떻게 통과해야 하나요?"
15분 후, AI는 — 그 병원의 신입 의사처럼 — "우리 병원·우리 진료과 직원"이 된다. 다음 진료부터는 내과답게, 외과답게, 소아과답게 일한다.
이게 바로 의료 Cold-Start Interview다.

이 글은 그 패턴을 의료 산업에 정확히 적용한 결과다. Legal 3편의 Cold-Start Interview가 법률 일반화였다면 — 이건 의료 특수화다. 그리고 변호사 5단계가 의료에서는 6단계가 된다 — IRB 검증이 추가되기 때문이다.
본 글은 코어닷투데이 Claude for Healthcare 시리즈 3편이다. ① Claude for Healthcare 완전 해부, ② 의료 AI 대전 2026, ④ 의사-AI 환자 비밀·Malpractice, ⑤ Healthcare 실전 튜토리얼에 이은 메타 패턴 분석 완결편.
1장. AI는 왜 "범용 의학 천재"에서 "우리 병원 의사"가 되어야 하는가
"어디서나 똑똑한 의학 천재"의 한계
Claude나 GPT-5는 범용 의학 천재다. USMLE Step 1 60% 통과·MedCalc 벤치마크 우수·3,500만 PubMed 문헌 학습 완료. 거의 모든 의학 지식을 갖고 있다.
그런데 막상 내 병원 진료에 투입하면 항상 같은 실망이 온다.
"왜 우리 병원 표준 처방 양식을 모르지?"
"왜 우리 진료과 referral pathway를 따르지 않지?"
"왜 미국 가이드라인을 인용하지? 한국 가이드라인이 다른데."
"왜 환자 응대 어조가 우리 병원 스타일과 안 맞지?"
"왜 NHIS 보장 조건을 미국 기준으로 판단하지?"
이게 범용 의학 지능 vs 우리 병원 임상 지능의 격차다. AI가 세상의 모든 의학을 알아도, 우리 병원·우리 진료과는 모른다.
핵심 관찰: 의료기관은 교과서에 없는 암묵 임상지식으로 작동한다. "이 시니어 교수님은 해열제 처방 기준이 보수적이다", "이 진료과 외래에서는 15분 진료가 표준이고 연속 환자 흐름이 빠르다", "이 환자군에는 조심스러운 어조가 필요하다" — 같은 것들. 이 임상 암묵지의 격차가 의료 AI 도입의 가장 큰 실패 원인이다.
진료과마다 다른 "Same Skill"
같은 "환자 진료"라는 작업이라도, 내과식과 외과식과 소아과식은 다르다.
| 항목 | 내과 | 외과 | 소아과 | 정신과 |
|---|
| 진료 시간 | 7-15분 | 15-30분 | 10-20분 (보호자 동반) | 30-50분 |
| 위험 분류 | NEWS Score (4단계) | ASA Class (5단계) | PEWS (3단계) | Suicide Risk (5단계) |
| 표준 체크포인트 | 12개 (Review of System) | 수술 적응증 + 마취 평가 | 발달·예방접종·가족력 | DSM-5 진단 + 자해 위험 |
| escalation | 시니어 → 수련부 | 마취과 → 수술실 | NICU → 소아 응급 | 정신과 응급 → 격리실 |
| 환자 응대 어조 | "검사 결과는…" 격식 | 수술 전 안내 표준화 | 보호자 + 환아 친근체 | 비판단·공감 어조 |
| MDT 참여 | 종양·심혈관 회의 | 수술 결정 회의 | 발달평가 회의 | 사례 검토 |
같은 Claude 모델이지만 — 어느 진료과에서 일하느냐에 따라 작동이 완전히 달라야 한다. 이 차이를 어떻게 AI에게 가르치는가가 의료 AI 도입의 핵심 과제다.
2장. 기존 의료 AI 접근의 5가지 한계
Cold-Start Interview가 등장하기 전, 의료 AI는 5가지 방식으로 이 문제를 풀려 했다. 모두 결정적 한계가 있었다.
| 방식 | 작동 원리 | 치명적 한계 |
|---|
| ① | Fine-tuning (예: Med-PaLM) | 의료 데이터로 모델 재학습 | 일반 의학 지식만. 특정 병원 암묵지 학습 불가. 업데이트 어려움 |
| ② | 병원별 RAG | 병원 가이드라인을 벡터DB에 | 의미 검색 한계. 왜 그렇게 해야 하는지 못 가르침 |
| ③ | System Prompt 거대화 | 병원 정보를 프롬프트에 박제 | 토큰 한계 압박. 진료과별 분기 어려움 |
| ④ | 병원별 자체 학습 LLM | 병원이 자체 LLM 구축 (KMed.AI 등) | 비용 압도적 ($1M+). 빅5 병원만 가능 |
| ⑤ | 외부 의료 AI 통합 | Lunit·VUNO 등 외부 솔루션 | 각 솔루션이 고립. 일관된 운영 불가 |
의료 AI의 공통 문제
이 5가지의 공통점은 — 모두 "기술자가 임상 지식을 코드/데이터로 변환"해야 한다는 것이다. 정작 진료 현장의 진짜 전문가(의사·간호사·약사)는 — 기술 변환 과정에서 배제된다.
!
문제 — 임상의와 AI 사이의 번역 손실
시니어 의사 머릿속의 clinical playbook이 → 의료정보팀 손에 추정된 문서로 → 다시 코드/벡터로 변환되면서, 가장 가치 있는 임상적 판단이 사라진다.
→
해결 — AI가 직접 인터뷰
기술자를 빼고, 임상의가 AI에게 직접 말로 병원·진료과를 설명. 그 대화를 AI가 구조화된 마크다운으로 박제. 손실 0.
✓
결과 — Clinical Practice Profile
사람이 읽을 수 있는 한 페이지짜리 진료과 헌법이 생성. 이후 모든 AI 진료 보조가 이 헌법을 기반으로 작동.
이게 의료 Cold-Start Interview의 본질이다.
3장. 의료 Cold-Start Interview의 6단계 메커니즘
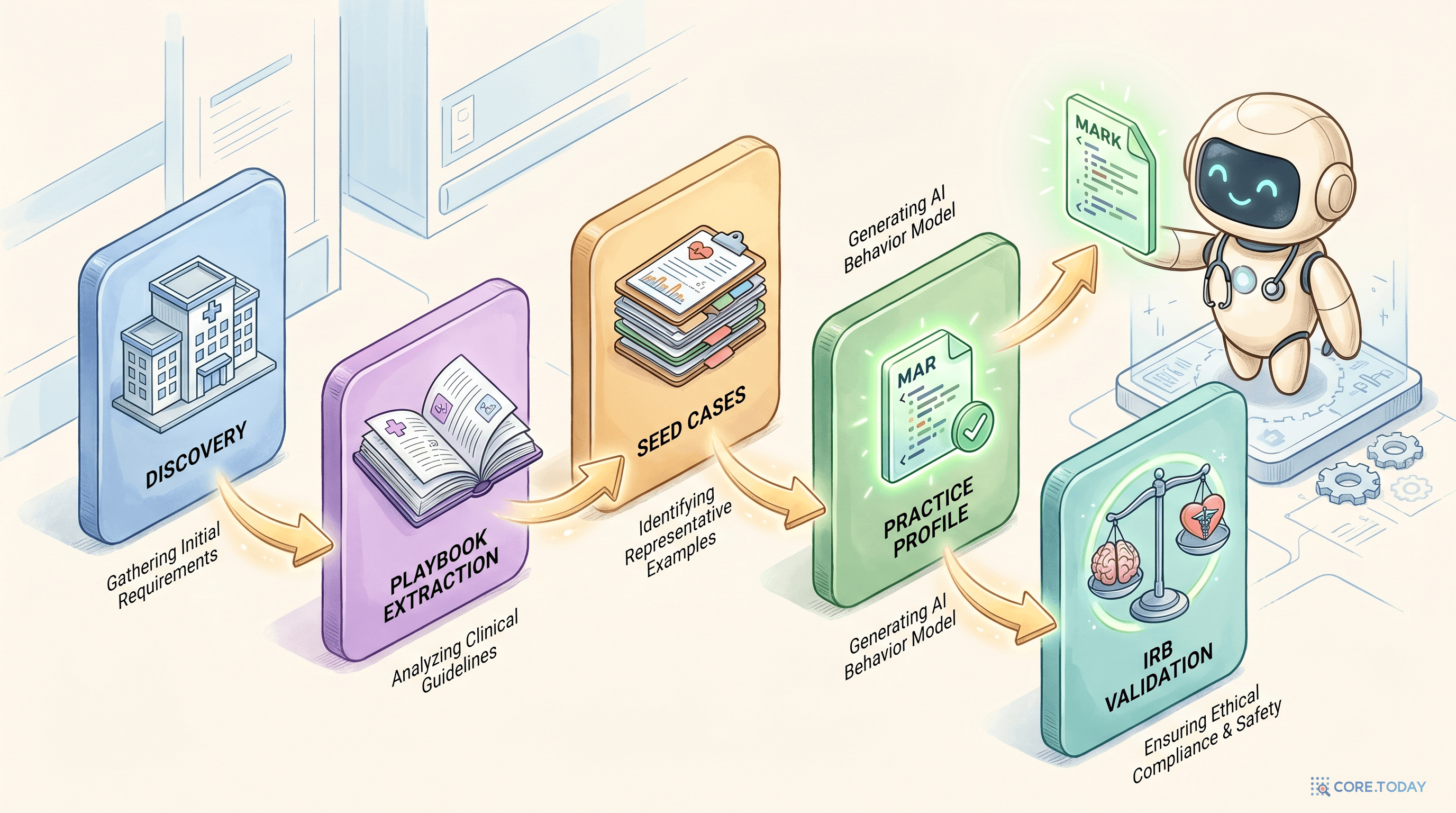
Legal 3편의 4단계에 2단계가 추가되어 의료는 6단계가 된다. 추가된 두 단계는 — 환자 안전과 임상 윤리 때문.
1단계 — Discovery (병원·진료과 정체성)
의료 인터뷰 질문 예시:
- 병원 종류·규모? (대학·종합·전문·1차)
- 어느 진료과? (내과의 어느 하위 분과까지)
- 일평균 외래·입원·수술 건수?
- 핵심 인물 (과장·시니어 펠로·CMIO)?
- EMR 시스템·FHIR 지원 여부?
- IRB 등록 번호?
이 정보는 모든 의료 플러그인이 공유하는 공통 파일인 hospital-profile.md에 기록.
2단계 — Clinical Playbook Extraction (진료 프로토콜)
가장 길고 가장 중요한 단계.
내과 외래 플러그인의 실제 질문 (요약):
- 신환 vs 재진 진료 시간 표준?
- 처방 시 *반드시 확인할* 약물 상호작용?
- KCD-9 코드 자주 쓰는 Top 30?
- NHIS 보장 기준 적용 우선순위?
- 환자 응대 표준 어조?
- *환자에게 절대 약속하지 않는* 것?
- 응급 상황 escalation 체인?
각 질문 답변은 "표준 절차 / 받아들이는 변형 / 절대 안 됨"의 3단계 구조로 기록.
3단계 — Seed Cases Ingestion (실제 사례 학습)
AI가 묻는다 — "비식별화된 실제 진료 사례 5건을 보여주실 수 있나요?"
사용자는 5건의 완전 비식별화된 사례를 업로드:
- 표준 진료 1건
- 복잡한 진단 1건
- 환자 거부·갈등 1건
- 응급 escalation 1건
- 다학제 협진 1건
AI는 playbook이 실제로 어떻게 적용됐는지 학습.
시드 사례가 가르치는 것:
- 표준 진료가 *실제 환자 대화로* 어떻게 표현되는가
- 협상·설명·동의 과정의 *문장 구조*
- 어떤 case는 escalate되고 어떤 case는 자체 처리되는가
- 의사·간호사·환자 사이의 *어조의 미묘한 차이*
4단계 — Practice Profile Generation (CLAUDE.md 자동 작성)
저장 경로:
~/.claude/plugins/config/claude-for-healthcare/<plugin>/CLAUDE.md
## Who we are
서울중앙종합병원 내과 외래. 500병상 종합병원. 외래 의사 8명. 일평균 외래 320건. EMR 자체 시스템 + FHIR R4. IRB 등록번호: SCGH-2024-0089.
## Clinical Playbook
표준 진료 시간: 신환 20분, 재진 7-10분. 변형 허용: 만성질환 안정기 5분. 절대 안 됨: 5분 미만 진료, 진단 없는 처방.
환자 응대 어조: 격식체 ("검사 결과를 보겠습니다", "처방해 드릴게요"). 노년 환자에게는 더 천천히, 큰 글씨. 증상 회피 표현 금지 — 직접 명시.
## Escalation
응급: 가슴 통증 + ST 변화 → 즉시 심혈관내과 콜. 중증: 신기능 급감 → 신장내과 협진. 다학제: 종양 의심 → 종양내과 + 영상 협의.
5단계 — IRB Validation (임상 윤리 검증) — 의료 특수
법률 시리즈에 없는 단계. 의료에서만 추가 됨.
Cold-Start가 생성한 Practice Profile을 *병원 IRB(생명윤리위원회)에 제출*:
- AI가 학습한 시드 사례에 *비식별화 결함*은 없는가?
- 진료 프로토콜의 *환자 안전 가이드라인 일치*는?
- 환자 동의서 통합 워크플로우의 *법적 적법성*은?
- 사용 데이터의 *국외 이전 요건 충족*은?
IRB 검토 통과 후 *공식 서명* — 그 후에야 *실제 진료에 사용 가능*.
이게 변호사 환경과 결정적으로 다른 의료 특수 안전장치다. Banner Health의 환자 안전 사건 0건도 이 단계 덕분.
6단계 — Continuous Monitoring (지속 모니터링) — 의료 특수
마지막 단계도 의료에만 있다. AI 진료 보조의 결과를 3개월·6개월 주기로 IRB에 보고:
- 환자 안전 사건 (Sentinel Event) 보고
- AI 추천 채택률 vs 의사 채택률
- AI 진단 정확도 (병리·영상 결과와 비교)
- 환자 만족도 변화
이걸 지속적으로 보고하지 않으면 — AI 사용 권한이 자동 정지된다.
진정한 의료 혁신: 6단계의 누적 효과
핵심: 의료 Cold-Start는 단순한 설정 절차가 아니라 임상 거버넌스 시스템이다. Discovery → Playbook → Seed → Profile → IRB → Monitoring의 6단계가 — 환자 안전·임상 책임·법적 준수를 동시에 보장한다. 빅5 병원의 소버린 의료 AI도 이 6단계 위에서 작동해야 한다.
4장. Claude for Healthcare의 실제 코드 구조
Legal 3편과 같이 — Anthropic 저장소의 작동하는 코드를 들여다보자.
디렉터리 구조
claude-for-healthcare/
├── .claude-plugin/marketplace.json
├── CLAUDE.md # 저장소 작업 가이드
├── clinical-documentation/ # 의료 문서 자동화
│ ├── CLAUDE.md # Practice Profile 템플릿
│ ├── .mcp.json # FHIR/EMR 연결
│ ├── skills/
│ │ ├── cold-start-interview/
│ │ │ └── SKILL.md
│ │ ├── soap-note-generation/
│ │ ├── discharge-summary/
│ │ └── patient-letter/
│ ├── agents/
│ └── hooks/
├── prior-authorization/ # 사전승인 자동화
├── fhir-development/ # FHIR 통합 도구
├── clinical-trial-protocol/ # 임상시험 프로토콜
├── patient-engagement/ # 환자 응대
├── quality-reporting/ # 의료 질 보고
└── managed-agent-cookbooks/ # 헤드리스 에이전트
├── docket-watcher/ # 환자 모니터링
├── lab-result-watcher/ # 검사 결과 알림
└── ...
Practice Profile 분리 설계 — 의료 특수
Legal에서와 같이 — plugin 디렉터리가 아닌 사용자 config 경로에 저장. 그러나 의료는 추가 안전장치:
plugin 디렉터리 (업데이트 시 덮어쓰임):
~/.claude/plugins/cache/claude-for-healthcare/<version>/...
Practice Profile (사용자 데이터, 영구 유지):
~/.claude/plugins/config/claude-for-healthcare/<plugin>/CLAUDE.md
IRB 인증서 (의료 특수):
~/.claude/plugins/config/claude-for-healthcare/irb-approval/
^^^^^^^^^^^^
IRB 승인 사본 + 갱신 일정
IRB 승인이 만료되면 — 모든 의료 스킬이 자동 중지된다. 이게 변호사 환경과의 결정적 차이다.
모든 의료 스킬의 첫 줄
각 스킬의 SKILL.md는 추가 안전 점검과 함께 시작:
hljs language-markdown
---
name: soap-note-generation
description: 진료 후 SOAP 노트 자동 생성
---
# SOAP Note Generation
## STEP 0 — Pre-conditions (의료 필수)
1. **Practice Profile 로드**:
~/.claude/plugins/config/claude-for-healthcare/clinical-documentation/CLAUDE.md
[PLACEHOLDER] 있으면 cold-start-interview 실행 요청.
2. **IRB 인증 확인**:
~/.claude/plugins/config/claude-for-healthcare/irb-approval/
유효기간 확인. 만료 시 작업 정지.
3. **환자 동의 확인**:
현재 환자가 AI 진료 보조에 *서면 동의*했는지 EMR에서 확인.
동의 없으면 AI 미사용으로 진료 진행.
4. **환자 식별 정보 마스킹**:
입력 전 자동 hook 통과 확인.
## STEP 1: SOAP 노트 생성
...
모든 의료 스킬이 STEP 0의 4가지 사전 조건을 먼저 검증한다. 이게 Banner Health 환자 안전 0건의 코드 레벨 보증.
5장. 진료과별 Cold-Start의 결정적 차이

진료과마다 Cold-Start 인터뷰의 강조점이 완전히 다르다. 6개 핵심 진료과의 차이를 보자.
① 내과 Cold-Start
핵심 강조: KCD 코드·NHIS 보장 조건·만성질환 추적
내과 인터뷰 추가 질문:
- 분과 (소화기·심혈관·내분비·신장·호흡기·종양·감염)?
- 만성질환 추적 주기 (당뇨·고혈압·갑상선)?
- 위내시경·대장내시경 추천 기준?
- 입원 적응증 표준?
- 외과·영상의학 협진 흐름?
② 외과 Cold-Start
핵심 강조: 수술 적응증·마취 평가·동의서 절차
외과 인터뷰 추가 질문:
- 수술 전 표준 검사 패키지?
- 마취과 협진 기준?
- 수술 위험 분류 (ASA Class)?
- 환자/보호자 동의서 절차?
- 수술 후 합병증 escalation?
- 응급 수술 vs 예정 수술 분류?
③ 소아과 Cold-Start
핵심 강조: 보호자 동반·발달평가·예방접종
소아과 인터뷰 추가 질문:
- 연령 그룹 (영아·유아·학령기·청소년)?
- 보호자 vs 환아 분리 진료 기준?
- 발달평가 도구 (K-DST 등)?
- 예방접종 우리 병원 표준?
- 응급 의뢰 기준 (PEWS)?
- *학대 의심* 대응 프로토콜?
④ 정신과 Cold-Start
핵심 강조: 자해 위험 평가·강제 입원·비판단 어조
정신과 인터뷰 추가 질문:
- 진료 시간 표준 (초진 50분·재진 25분)?
- 자해·자살 위험 평가 도구?
- 강제 입원·격리 기준?
- 환자 응대 어조 (비판단·공감)?
- 가족 동반 면담 기준?
- 약물 거부 시 대응?
⑤ 응급의학과 Cold-Start
핵심 강조: 15분 트리아지·다발 외상·콜 우선순위
응급의학과 인터뷰 추가 질문:
- 트리아지 시스템 (KTAS 1-5)?
- 다발 외상 패키지?
- 심정지 프로토콜?
- 응급실 콜 우선순위?
- 입원 vs 귀가 결정 기준?
- 보호자 미동반 환자 처리?
⑥ 영상의학과 Cold-Start
핵심 강조: 영상 판독 보고서 표준·CDS 통합·MDT 참여
영상의학과 인터뷰 추가 질문:
- 영상 종류 (CT·MRI·X-ray·초음파)?
- 판독 보고서 구조 (BI-RADS·LI-RADS 등)?
- 영상 AI(루닛·뷰노) 통합 여부?
- 의뢰과별 보고 양식 차이?
- MDT(다학제 진료) 참여 빈도?
- 결과 통보 기준 (정상·경미·우려·긴급)?
6개 진료과의 공통 패턴
여섯 진료과 모두 — 같은 6단계 Cold-Start 메커니즘이 작동한다. 다만 세부 질문과 검증 기준이 다를 뿐. 이게 메타 패턴이 의료에서도 유효한 이유다.
6장. 한국 병원의 Cold-Start Interview 7단계 레시피

이론은 충분하다. 실제로 한국 병원이 자체 의료 Cold-Start Interview를 만들려면? 코어닷투데이가 제안하는 7단계 레시피다 (변호사 6단계 + IRB 1단계).
Step 1 — 도메인 정의
먼저 어떤 진료과·어떤 업무에 적용할지 정한다.
좋은 예:
- 우리 내과 외래의 SOAP 노트 자동화
- 우리 응급실의 KTAS 트리아지 보조
- 우리 외래의 사전승인 자동화
나쁜 예:
- 우리 병원용 AI (너무 광범위)
- 모든 진료과 통합 챗봇 (너무 광범위)
Step 2 — 인터뷰 질문지 설계
15분 안에 끝나는 질문지 — 의료 특수 5개 영역:
- 정체성 (1-2분): 병원·진료과·EMR
- 임상 Playbook (5-8분): 표준 프로토콜·약물·escalation
- 환자 응대 (2-3분): 어조·동의·설명 방식
- 위험 관리 (2분): 위험 분류·금기·escalation
- 시드 사례 요청 (1-2분): 5건 비식별 업로드
Step 3 — 시드 사례 5건 비식별화 큐레이션
여기서 변호사 시리즈와 결정적 차이. 의료 시드는 — 완전 비식별화가 법적 의무.
비식별화 체크리스트:
□ 환자 성명 → [PATIENT-001]
□ 주민번호·차트번호 → [HASHED-ID]
□ 입원 일자 → 상대 시간 ("입원 1일차")
□ 가족 정보 → 관계 + 연령군만
□ 의료진 성명 → 역할만 ("주치의", "수간호사")
□ 병원 식별 가능 정보 제거
□ 희귀질환 식별 가능성 평가
이 비식별화는 IRB가 사전 검토해야 한다.
Step 4 — Practice Profile 템플릿 작성
hljs language-markdown
# [병원·진료과명] Practice Profile
## 우리 정체성
- 병원 유형 / 진료과 / 책임자
- 진료 규모 (일평균)
- EMR + FHIR 환경
## 임상 Playbook
- 표준 절차 (단계별)
- 위험 분류 기준
- 약물·검사 표준
## 환자 응대
- 표준 어조
- 동의 절차
- 설명 방식
## 절대 하지 말 것
- 임상 금기 1
- 임상 금기 2
- ...
## Escalation
- 등급 1 → 자체 처리
- 등급 2 → 시니어
- 등급 3 → 타과 협진
- 등급 4 → 응급
## IRB 정보
- 등록번호
- 승인 일자·만료일
- 모니터링 주기
Step 5 — 인터뷰 스킬 구현
Legal 3편 7장의 customer-support-cold-start 패턴을 의료에 적용.
hljs language-markdown
---
name: internal-medicine-cold-start
description: 내과 외래 Practice Profile 생성 인터뷰 (10-15분 소요, IRB 사전 등록 필수)
---
# Internal Medicine Cold-Start Interview
당신은 내과 과장의 AI 컨설턴트입니다. 다음 15분 안에 *임상 프로토콜*과
*환자 응대 방식*을 인터뷰로 추출해 Practice Profile을 생성합니다.
## STEP 1: IRB 사전 확인
시작 전 사용자에게 확인:
"이 인터뷰 및 시드 사례 사용에 대한 IRB 사전 등록 번호를 입력하세요."
번호 없으면 인터뷰 중단 + IRB 신청 가이드 안내.
## STEP 2: 정체성·임상 Playbook·환자 응대·위험·시드 사례
[변호사 시리즈와 동일한 5단계 + 의료 특수 질문]
## STEP 3: 비식별화 검증
시드 사례 5건의 *비식별화 결함* 자동 스캔.
의심 항목 발견 시 사용자 확인 + 재업로드 요청.
## STEP 4: Practice Profile 생성
+ 자동으로 IRB 모니터링 일정 등록 (3개월 후, 6개월 후, 1년 후)
Step 6 — IRB 검토 통과
생성된 Practice Profile을 IRB에 제출 → 1-2주 검토 → 공식 승인. 그 후에야 실제 진료에 사용 가능.
Step 7 — 모든 후속 스킬에 사전 조건 강제
hljs language-markdown
# Inside SOAP-note-generation skill
## STEP 0 (4가지 사전 조건)
1. Practice Profile 존재 확인
2. IRB 인증서 유효 확인
3. 환자 AI 동의 EMR 확인
4. 식별 정보 마스킹 hook 통과 확인
모두 통과해야 진행.
이 7단계로 — 한국 어떤 병원이든 — Cold-Start 기반 안전한 AI 도입이 가능하다.
7장. 진료과별 실전 코드 샘플
가장 흔히 적용하는 내과 외래의 cold-start interview SKILL.md 전체 샘플이다.
hljs language-yaml
---
name: internal-medicine-cold-start
description: |
내과 외래 Practice Profile 생성 인터뷰. 병원 정체성·임상 프로토콜·
환자 응대·시드 사례 5건을 수집해
~/.claude/plugins/config/claude-for-healthcare/internal-medicine/CLAUDE.md
에 박제. 10-15분 소요. IRB 등록 필수.
---
당신은 내과 과장과 마주 앉은 AI 컨설턴트다. 따뜻하지만 효율적인
어조로 다음 인터뷰를 진행한다. 답변은 사용자의 *자연스러운 한국어
표현*을 그대로 보존해 Practice Profile에 박제한다.
사용자에게:
"인터뷰 시작 전, 다음을 확인합니다:
1. 이 Cold-Start Interview 자체에 대한 IRB 등록 번호?
2. 시드 사례 5건의 비식별화 IRB 사전 검토 완료 여부?
둘 다 있어야 진행 가능합니다."
번호 없으면 IRB 신청 안내 후 중단.
물어볼 것:
- 병원 이름과 규모?
- 내과 분과? (일반·소화기·심혈관·내분비·신장·호흡기·감염·종양)
- 외래 의사 수 / 일평균 외래?
- EMR 시스템 / FHIR 지원?
- 주요 의사·간호사 책임자 역할?
[표준 진료]
- 신환 vs 재진 진료 시간?
- 만성질환 추적 주기 (당뇨·고혈압·갑상선)?
- 위·대장 내시경 추천 기준?
[처방·검사]
- 자주 쓰는 KCD 코드 Top 30?
- NHIS 보장 조건 적용 우선순위?
- 약물 상호작용 *반드시 확인*하는 조합?
[Escalation]
- 응급 (가슴 통증·호흡곤란) → 어디?
- 중증 (신기능 급감·간기능 악화) → 어디?
- 다학제 (종양·심혈관 의심) → 어디?
- 신환 첫 인사·재진 인사?
- 진단 설명 표준 어조? ("결과를 보겠습니다" vs "검사 결과는…")
- 노년 환자 응대 변경 사항? (속도·글씨 크기·동반 보호자)
- 환자 거부·갈등 시 대응?
- *절대 약속하지 않는* 말? ("완치", "100%" 등)
- 우리 내과에서 *절대 하지 않는* 처방·검사?
- *반드시 시니어 검토*가 필요한 사례?
- 환자 자해·자살 위험 발견 시 즉시 대응?
사용자에게:
"비식별화 완료된 *내과 외래 사례 5건*을 보여주세요:
1. 표준 만성질환 추적 (예: 당뇨 추적)
2. 복잡한 신환 (다발 증상)
3. 환자 갈등·거부 케이스
4. Escalation 사례 (응급실 의뢰)
5. 다학제 협진 (종양·심혈관 등)
각 사례는 *환자 차트 + 진료 기록 + 처방* 함께."
위 답변·시드 사례를 종합해 *사람이 읽을 수 있는 마크다운 한 페이지*를
생성. 다음 경로에 저장:
~/.claude/plugins/config/claude-for-healthcare/internal-medicine/CLAUDE.md
저장 후 사용자에게:
"Practice Profile이 생성됐습니다. IRB에 *Cold-Start 완료 보고*를
제출하세요. 승인 후 다음 명령들이 활성화됩니다:
/healthcare:soap-note <환자ID>
/healthcare:differential-diagnosis <증상>
/healthcare:prior-auth <검사·처방>
/healthcare:escalate <상황>
또한 *3개월 후 IRB 모니터링 일정*이 자동 등록됐습니다."
인터뷰 완료. IRB 후속 절차 안내.
이 한 개의 SKILL.md만 있으면 — 내과 외래의 모든 후속 AI 작업이 우리 병원답게 작동한다.
8장. 컨텍스트 엔지니어링의 의료 진화
Legal 3편의 진화 타임라인을 의료에 적용하면 다음과 같다.
2013
1세대 — Rule-based
IBM Watson Health. 규칙 기반 진단 보조. 각 병원 customization 비용 폭증으로 실패.
2018~2022
2세대 — Specialized AI
루닛·뷰노·제이엘케이 같은 특정 영상 AI. 일반화 어려움. 진료과별 customization 한계.
2023~2025
3세대 — LLM + Prompt Engineering
ChatGPT·Claude의 비공식 사용. 매번 환자 정보를 프롬프트에 입력. 환자 안전·법규 위반 위험.
2026~
4세대 — Practice Profile + IRB Validation
의료 Cold-Start Interview + Practice Profile + IRB 검증. 환자 안전·임상 책임·법적 준수가 코드 레벨로 보장. Banner Health 0 사고 패턴 표준화.
4세대의 결정적 차이
| 1-3세대 | 4세대 (Practice Profile) |
|---|
| 주체 | IT팀 (의사 배제) | 의사 + IRB 함께 |
| customization | 병원·진료과별 비싸고 어려움 | 15분 인터뷰 |
| 업데이트 | 재배포 필요 | 마크다운 직접 수정 |
| 윤리 검증 | 사후 (또는 부재) | 사전 IRB 통합 |
| 환자 안전 | 외부 시스템 (Watson 별도) | 워크플로우 내장 |
| 가독성 | 낮음 (벡터 / 코드) | 높음 (의사가 읽고 편집) |
9장. 진짜 의미: AI는 의료의 직원이다
이 글의 핵심 메시지를 한 문장으로:
AI 의료는 제품(product)이 아니라 직원(employee)으로 다뤄야 한다.
의료에서 직원으로서의 AI의 4가지 원칙
Legal 3편 9장의 4가지 원칙을 의료에 맞게 강화한다.
1
첫날에 너무 많이 기대하지 말 것
신입 의사가 첫날부터 모든 환자를 진료할 수 있는가? 없다. AI도 마찬가지. Cold-Start Interview 15분 + IRB 검토 2주가 신입 의사 수련 첫 한 달에 해당한다.
2
코칭 가능한 흔적을 남길 것
AI 진단·추천 결과를 매월 IRB에 보고. 잘못된 케이스를 Practice Profile에 명시적으로 기록해 두면 — 다음번엔 같은 실수를 안 한다.
3
진료과별로 다른 AI를 둘 것
내과 AI·외과 AI·소아과 AI·정신과 AI는 각각의 Practice Profile을 가져야 한다. 한 직원이 모든 진료과 일을 할 수 없는 것과 같다.
4
의료 자산으로 누적할 것
한 의사가 떠나도 진료 매뉴얼은 병원에 남는다. Practice Profile도 마찬가지 — 어떤 LLM이 새로 나와도, 그 병원의 Practice Profile은 그대로 적용. 의료기관의 디지털 임상 자산으로 누적.
코어닷투데이의 베팅
우리는 — 2028년이 되면, 모든 한국 병원이 자체 Practice Profile 컬렉션을 가질 것이라고 본다. 그건 병원의 새로운 무형자산이 된다. 의료기기보다 훨씬 가치가 큰 자산이다.
지금부터 우리 병원의 Practice Profile들을 정성껏 빚어두는 의료기관이 — 다음 5년의 승자가 될 것이다.
에필로그: 신입 레지던트의 첫 24시간, 다시
이 글의 첫 장면을 다시 떠올려 보자. 김선재 레지던트의 첫 출근일. 7개의 환경에서 각기 다른 방식으로 일하는 법을 한 달에 걸쳐 배운다.
이제 우리는 — AI에게도 똑같은 권리를 주기 시작했다. Cold-Start Interview 15분 + 시드 사례 5건 + IRB 검토 2주. 그러면 그 AI는 — 우리 병원의 신입 의사처럼 — "우리 진료과답게" 일할 수 있는 직원이 된다.
이건 Anthropic의 발견이 아니다. 의료 자체가 수천 년간 신입 의사를 이렇게 키워왔다. 히포크라테스 선서부터 한국의 3년 인턴 + 4년 레지던트 수련까지. 우리는 — AI를 그 수련 시스템 안으로 데려온 것뿐이다.
그래서 — 의료 AI는 기술의 도입이 아니라 수련생의 영입이다. 그 수련생이 환자 안전·임상 책임·법적 준수를 모두 따르게 만드는 — Cold-Start Interview 6단계가 — 그 영입의 표준 절차다.
코어닷투데이는 — 한국 어떤 병원·어떤 진료과든 함께 이 영입 절차를 설계하는 컨설팅 파트너가 되고자 한다.
지금 당신의 병원·진료과에는 — 이 첫 15분의 인터뷰를 받아본 AI가 있는가?
더 읽어볼 자료
Anthropic 공식 자료
코어닷투데이 시리즈 (의료편 5편 완결)
- Claude for Healthcare 완전 해부
- 의료 AI 대전 2026
- 의료 Cold-Start Interview 완전 해부 (이 글)
- 의사-AI 환자 비밀·Malpractice
- Healthcare 실전 튜토리얼
연관 시리즈
코어닷투데이의 시각 — 이 글은 의료편 시리즈의 완결편입니다. 1~5편을 통째로 읽은 의사·CMIO·CIO·디지털 헬스케어 부서장은 — 2026년 5월 현재 한국 어디에서도 통합돼 있지 않은 의료 AI 도입 지식을 갖게 됩니다. 그리고 내일 진료실에서 직접 적용할 수 있는 모든 실용 자료(환자 동의서·6대 보안 설정·Cold-Start SKILL.md·진료과별 인터뷰 질문지)도 갖추셨습니다. 코어닷투데이는 — 한국 병원과 함께 이 6단계 영입 절차를 설계하는 Cold-Start Interview 컨설팅과 진료과별 SKILL.md 라이브러리를 제공합니다. 한국에서 Practice Profile 자산을 가장 먼저 누적하는 의료기관이, 다음 5년의 의료 AI 경쟁에서 가장 큰 우위를 가질 것입니다. 문의해 주세요.








